MANIFESTACIONES
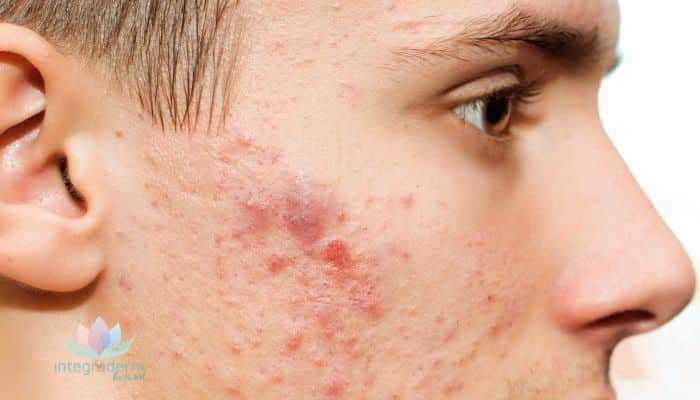
Bajo el término de rosácea se engloba una constelación de signos y síntomas clínicos, que típicamente afectan a las zonas convexas de la cara (mejillas, nariz, frente, mentón). Se trata de un proceso crónico, esto quiere decir que la rosácea cursa en brotes con fases de mejoría y de empeoramiento. Las distintas manifestaciones clínicas y síntomas pueden manifestarse de forma independiente o combinados entre sí, e incluyen:
- Flushing: enrojecimiento transitorio (la “cara roja” o “cara rosa”, responsable de su denominación: “rosácea”)
- Eritema persistente (de al menos 3 meses de duración): Es característico el color rojizo central de la cara, con tendencia a respetar el área periocular
- Lesiones pápulo-pustulosas (como “granos”): Son típicos los brotes de pápulas rojizas con o sin pústulas (pápulas amarillentas al estar centradas por un punto purulento) acompañantes, o incluso nódulos (más profundos y de mayor tamaño)
- Telangiectasias (“venitas” o capilares dilatados): Son un signo frecuente pero no imprescindible para el diagnóstico.
Otros síntomas menos frecuentes son:
- Sensación de quemazón (“la piel me arde”) o “tirantez”, en especial en mejillas.
- Aspecto de piel seca, especialmente en zona centrofacial.
- Edema facial (inflamación facial): “cara pletórica”.
- Síntomas oculares: escozor, hiperemia conjuntival (conjuntiva roja), inflamación palpebral o chalazion.
- Rinofima: piel engrosada, con ensanchamiento de los folículos, en especial afectando a la nariz.
Se desconocen con profundidad los mecanismos fisiopatológicos subyacentes en la Rosácea, aunque se dispone de varias hipótesis que implican principalmente las alteraciones vasculares, la alteración local de la inmunidad innata y adaptativa, la infestación por microorganismos como Demodex folliculorum, y más recientemente se ha sugerido la implicación de la barrera gastro-intestinal .

DESENCADENANTES
Algunos desencadenantes reconocidos de esta dermatosis crónica son: Alcohol, comidas/bebidas muy calientes, picantes o especiadas.
Factores alimentarios:
Otros: yogur, crema agria, queso, berenjena, tomate, espinacas, lima, judías blancas, guisantes, aguacate, plátano, ciruela roja, pasas, higo, cítricos, chocolate, vainilla, salsa de soja, etc.
Factores climáticos/ambientales:
Luz ultravioleta y sol, viento, intenso frío, humedad. Temperatura (cambios bruscos de temperatura, ambientes caldeados: saunas, baños calientes…)
Factores emocionales o relacionados con estrés:
Fármacos y tóxicos desencadenantes:
Amiodarona, vitaminas B6 o B12 a dosis elevadas, vasodilatadores, corticoides tópicos. Alcohol, tabaco.
Productos cosméticos e irritantes:
Especialmente los que contengan alcohol, hammamelis o fragancias.
Son irritantes comunes: acetona, propilenglicol, alfa-hidroxiácidos, lauril sulfato sódico, liberadores de formaldehído, ácido sórbico, ácido para-aminobenzoico, cinamatos, benzofenonas, mentol, alcohol benzílico, alcanfor.

IMPLICACIÓN GASTRO-INTESTINAL EN PACIENTES CON ROSACEA.
Muchos pacientes con Rosácea presentan también síntomas gastro-intestinales tales como dispepsia, distensión abdominal y flatulencia, por lo que el vínculo entre intestino y piel vuelve a ponerse en evidencia. Ya hay estudios que muestran tasas de mayor prevalencia de “sobrecrecimiento bacteriano (SIBO)” en pacientes con rosácea que en controles, así como mejora en la evolución de la enfermedad tras el tratamiento del SIBO.
Además, en algunos estudios se ha observado una alta prevalencia de anticuerpos frente a H. pylori entre sujetos con rosácea, y en otros una mejoría de la dermatosis tras el tratamiento erradicador de H. pylori. Las cepas de H. pylori que sintetizan las citotoxinas CagA o VacA pueden liberar sustancias vasoactivas como la histamina, las prostaglandinas, los leucotrienos y algunas citocinas, que podrían estar implicadas en la rosácea.
TRATAMIENTO
El espectro terapéutico clásicamente empleado para Rosácea incluye la evitación de los precipitantes de la rubefacción, el cuidado de la piel, el uso de fármacos antibióticos (metronidazol, tetraciclinas y macrólidos), antiinflamatorios o retinoides tópicos (tretinoína e isotretinoína) para los casos leves, y fármacos orales para los casos más graves (tetraciclinas, metronidazol, macrólidos y retinoides).
Actualmente y desde el punto de vista más integrativo, es imposible controlar adecuadamente la Rosácea a largo plazo sin valorar previamente la salud de la barrera intestinal del paciente, descartando SIBO y H. pylori principalmente, y tratando estas condiciones de forma adecuada.
Además, la mejora de en los hábitos dietéticos, la adquisición de herramientas para mejorar el control del estrés y la evitación adecuada de radiación UV (incluida la pequeña cantidad emitida por las pantallas de los ordenadores si pasamos muchas horas frente a ellos), son clave para garantizar una remisión a largo plazo.
En todos los estadios de rosácea se pueden emplear los dispositivos láser para el tratamiento de las lesiones vasculares.